2026/05/14
當焦慮成為日常:焦慮患者的臨床評估與治療
董茵茵 藥師
引言
從身體症狀談起在臨床門診中,醫師與藥師常會遇到這樣的情境:一位 40 歲左右的上班族女性,因為反覆出現心悸與胸悶而前來求診。她描述最近幾個月經常感到心跳加速、呼吸不順,有時甚至在夜間突然醒來,覺得胸口壓迫、難以再入睡。她曾接受心電圖與抽血檢查,結果都沒有明顯異常,但症狀仍持續存在。隨著時間過去,她開始擔心自己是否罹患心臟疾病,也逐漸因為睡眠不足與持續不安而影響工作與日常生活。
引言
從身體症狀談起在臨床門診中,醫師與藥師常會遇到這樣的情境:一位 40 歲左右的上班族女性,因為反覆出現心悸與胸悶而前來求診。她描述最近幾個月經常感到心跳加速、呼吸不順,有時甚至在夜間突然醒來,覺得胸口壓迫、難以再入睡。她曾接受心電圖與抽血檢查,結果都沒有明顯異常,但症狀仍持續存在。隨著時間過去,她開始擔心自己是否罹患心臟疾病,也逐漸因為睡眠不足與持續不安而影響工作與日常生活。
一、臨床門診中的焦慮樣貌:從身體症狀談起
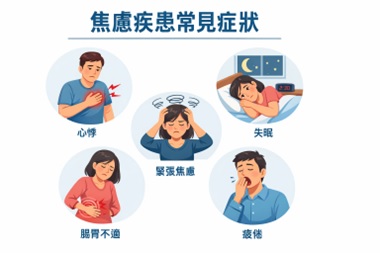
進一步詢問病史後發現,她近期工作壓力增加,同時也需要照顧家中長輩,生活節奏長期處於緊繃狀態。她形容自己「腦中總是停不下來」,不斷思考各種事情,從工作表現到家人的健康都讓她擔心不已。經過評估後,最終診斷為廣泛性焦慮症。在臨床醫療情境中,類似的案例其實並不少見。許多焦慮疾患患者並不會直接表達「我感到焦慮」,而是以身體症狀呈現,例如心悸、胸悶、頭暈、腸胃不適、肌肉緊繃或睡眠困難等。由於這些症狀與多種內科疾病相似,患者往往會先接受多次檢查,而焦慮本身卻未必被立即辨識。
流行病學研究顯示,焦慮疾患在一般人口中的終生盛行率約為 20–30%1,是最常見的精神健康問題之一。若症狀長期未被處理,可能逐漸影響工作效率、人際關係與生活品質,也常與憂鬱症、睡眠障礙或慢性疼痛等問題同時存在。因此,在臨床照護中適時辨識焦慮症狀並提供適當治療,是整體醫療照護的重要一環。
圖1 焦慮疾患常見身體症狀示意圖
二、焦慮疾患概述:常見類型與臨床特徵
焦慮本身是一種正常的人類情緒反應。在面對壓力或威脅時,適度的焦慮可以提高警覺性,使個體更容易做出準備與應對。然而當焦慮反應過度、持續時間過長,或已明顯影響日常生活與社會功能時,就可能發展為焦慮疾患。
焦慮疾患包含多種不同的臨床類型,其中較常見的包括:2
- 廣泛性焦慮症(Generalized Anxiety Disorder, GAD)
- 恐慌症(Panic Disorder)
- 社交焦慮症(Social Anxiety Disorder)
恐慌症(Panic Disorder) 則以突發性的恐慌發作為主要特徵。患者可能在短時間內出現強烈心悸、呼吸急促、胸悶、出汗或頭暈,甚至感到自己即將失去控制、昏倒,或發生致命性的身體問題。由於症狀與心血管疾病相似,因此患者常先至急診或內科門診求診。
此外,焦慮疾患常與其他精神或身體疾病共存,例如憂鬱症、睡眠障礙、慢性疼痛或腸胃道不適等,這些共病會增加症狀複雜度與醫療利用率²,³。 因此,臨床評估時需從整體健康狀態來思考,而非只聚焦於單一症狀。
三、焦慮疾患的臨床診斷與評估
在臨床實務中,焦慮症狀的評估通常包含幾個重要步驟:症狀辨識、嚴重度評估、身體疾病排除以及整體心理社會評估。
首先是症狀辨識。醫師在門診詢問時,可以從患者的主訴逐步深入,例如詢問最近是否常感到緊張不安、是否容易擔心許多事情、是否有難以放鬆的感覺,或睡眠是否受到影響。這些開放式問題通常比直接詢問「是否焦慮」更容易讓患者表達自身感受。
臨床上常使用 廣泛性焦慮量表七題(Generalized Anxiety Disorder-7, GAD-7) 來評估過去兩週的焦慮症狀4。此量表包含七個問題,可快速評估焦慮程度,也可作為後續追蹤工具。根據 GAD-7 的分數,焦慮程度可分為四級:
- 0–4 分:極輕微或幾乎沒有焦慮。
- 5–9 分:屬於輕度焦慮。
- 10–14 分:屬於中度焦慮。
- ≥15 分:屬於重度焦慮。
在評估焦慮症狀時,也需要考慮可能的鑑別診斷。例如甲狀腺功能異常、心律不整、咖啡因過量、某些藥物副作用或物質使用,都可能出現類似焦慮的症狀。因此適度的身體檢查與病史詢問仍然十分重要。
在完成初步診斷後,持續的追蹤與評估同樣重要。焦慮症狀往往會隨著生活壓力、睡眠品質與身體健康狀況而出現波動,因此定期追蹤可協助醫療人員了解治療反應並適時調整治療策略。臨床上可透過重複使用 GAD-7 量表觀察症狀變化,通常建議在治療開始後約 4–6 週重新評估一次。若量表分數明顯下降,表示治療方向可能適當;若症狀改善有限,則可考慮調整藥物劑量、改變藥物選擇或加入其他治療方式。此外,在追蹤過程中也應持續關注患者的睡眠品質、工作功能與生活壓力來源,因為這些因素往往會直接影響焦慮症狀的改善程度。透過定期評估與適當溝通,不僅能提高治療效果,也有助於建立患者對治療的信心與依從性。
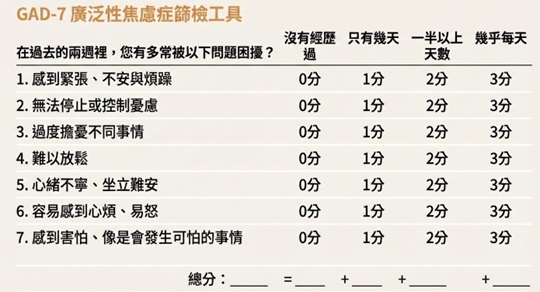
圖2 GAD-7 焦慮評估量表
四、焦慮疾患的治療策略:心理與藥物治療
焦慮疾患的治療通常包含心理治療與藥物治療兩個主要面向。治療策略會依症狀嚴重程度、患者需求與過去治療經驗而有所不同。
心理與生活型態介入
認知行為治療(Cognitive Behavioral Therapy, CBT)是目前證據最充足的心理治療方式之一5,可幫助患者辨識並調整負向思考模式,進而降低焦慮程度4。此外,規律運動、良好的睡眠習慣與壓力管理,也有助於改善整體心理健康。
第一線藥物治療
目前多數臨床指引建議,對廣泛性焦慮症、恐慌症與社交焦慮症等常見焦慮疾患,以 選擇性血清素再回收抑制劑(Selective Serotonin Reuptake Inhibitors, SSRIs) 與 血清素與正腎上腺素再回收抑制劑(Serotonin-Norepinephrine Reuptake Inhibitors, SNRIs) 作為焦慮疾患的第一線藥物治療5。
常見 SSRIs 包括:
- escitalopram
- sertraline
- paroxetine
- venlafaxine
- duloxetine
在廣泛性焦慮症中,pregabalin 亦被部分研究列為可考慮的治療選項之一。
第二線藥物輔助治療
若第一線藥物反應不佳,可考慮:
- 換用不同的第一線藥物(如由 SSRI 改為 SNRI)
- 在 GAD 中加入或改用 pregabalin
- 在部分患者中,也可依臨床情況考慮 buspirone 或 hydroxyzine 作為輔助治療選項
Benzodiazepine 的角色
苯二氮平類藥物(Benzodiazepines, BZDs) 在焦慮治療中具有特殊位置。其優點是起效快速,能在短時間內緩解急性焦慮症狀,因此常用於:
- 嚴重急性焦慮發作
- 需要快速緩解者
- SSRIs/SNRIs 治療起始的前 2–4 週短期合併使用,作為過渡性緩解6
常見藥物包括 alprazolam、lorazepam、clonazepam 以及 fludiazepam。
其中 alprazolam 因起效速度快,在急性焦慮或恐慌症狀控制上相當常見;而 fludiazepam 亦具有抗焦慮與鎮靜作用,在焦慮伴隨緊張情緒時,有時可作為短期輔助選擇。然而 benzodiazepine 若長期使用,可能帶來依賴性、認知功能影響與跌倒風險,因此多數臨床建議將其作為短期或急性期輔助治療7。
在實務上,焦慮疾患的藥物治療通常需要一段時間才能達到穩定效果,因此治療流程與追蹤安排相當重要。一般而言,當患者開始使用 SSRIs 或 SNRIs 後,建議在 2–4 週內回診評估副作用與初步療效,並視情況逐步調整劑量。若症狀在 6–8 週後仍未明顯改善,則可考慮調整治療策略,例如更換藥物或加入其他輔助治療。當症狀逐漸穩定後,治療通常需要持續 至少 6–12 個月,以降低復發風險。這段穩定治療期對於焦慮疾患的長期預後相當重要,也能幫助患者逐步恢復日常生活功能與心理韌性。
五、結語:臨床思考
焦慮疾患是臨床上相當常見的疾病,但往往以各種身體症狀呈現,使得辨識過程並不總是容易。透過適當整合藥物治療、心理介入與持續追蹤,多數患者可逐步改善症狀並恢復日常生活功能。
在治療方面,SSRIs 與 SNRIs 仍是目前最主要的長期治療藥物,而 benzodiazepines 則在急性症狀控制中扮演輔助角色。透過合理運用不同治療策略並結合心理支持,大多數患者都能逐漸改善症狀並恢復日常生活功能。
對醫療人員而言,焦慮疾患的治療不僅是處方藥物,更是一個理解患者壓力與生活情境的過程。當患者感受到被理解與支持時,往往也更願意配合治療,進而獲得更好的治療效果。
參考文獻
- Kessler RC, Berglund P, Demler O, Jin R, Merikangas KR, Walters EE. Lifetime prevalence and age-of-onset distributions of DSM-IV disorders in the National Comorbidity Survey Replication. Arch Gen Psychiatry. 2005;62(6):593–602.
- Somers JM, Goldner EM, Waraich P, Hsu L. Prevalence and incidence studies of anxiety disorders: A systematic review of the literature. Can J Psychiatry. 2006;51(2):100–113.
- Baldwin DS, Waldman S, Allgulander C. Evidence-based pharmacological treatment of generalized anxiety disorder. Int J Neuropsychopharmacol. 2011;14(5):697–710.
- Spitzer RL, Kroenke K, Williams JBW, Löwe B. A brief measure for assessing generalized anxiety disorder: The GAD-7. Arch Intern Med.2006;166(10):1092–1097.
- National Institute for Health and Care Excellence. Generalised anxiety disorder and panic disorder in adults: Management (Clinical guideline CG113) [Internet]. London: NICE; 2011.
- Anxiety and Depression Association of America. SSRIs and benzodiazepines for General Anxiety Disorders (GAD).
- LeQuang JA. In search of benzodiazepine guidelines: An international survey of prescribing practices and a discussion of their impact. P T. 2019;44(9):541–550.